Die Niederlande haben die private Krankenversicherung abgeschafft. Was kam danach?
Die Krankenversicherung in den Niederlanden funktioniert seit 2006 ohne die Trennung zwischen privat und gesetzlich. Platz 2 im internationalen Ranking. Deutschland: Platz 9. Aber die Bilanz ist komplizierter als beide Seiten behaupten.
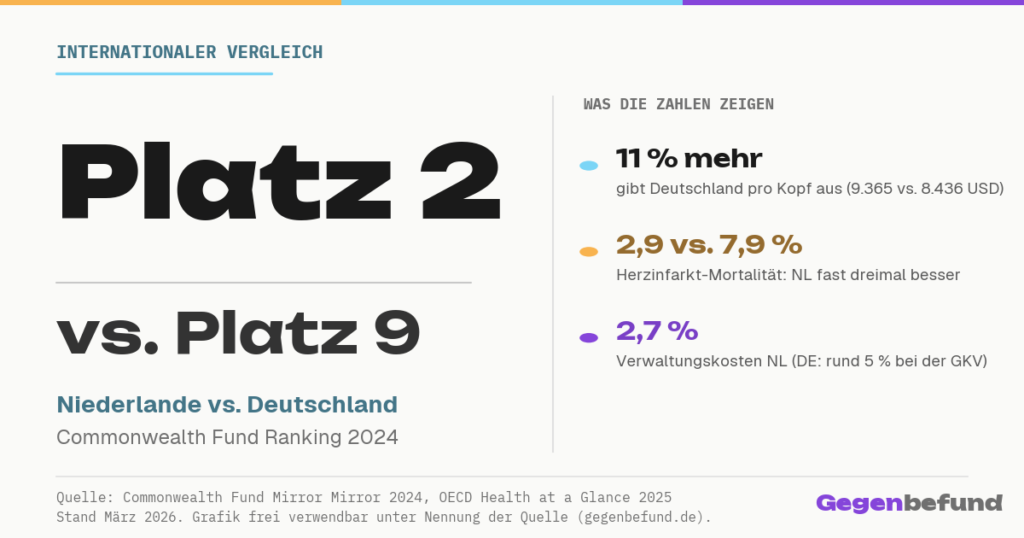
Die Krankenversicherung in den Niederlanden kennt seit 2006 keine Trennung mehr zwischen privat und gesetzlich. Die private Krankenversicherung wurde abgeschafft, eine Pflichtversicherung für alle eingeführt. Im Commonwealth Fund Ranking 2024 belegen die Niederlande Platz 2 von zehn Industrienationen. Deutschland steht auf Platz 9.[1] Das klingt nach einem klaren Vorbild. Doch wer genauer hinsieht, findet neben beeindruckenden Erfolgen auch schwere Probleme, die in der deutschen Debatte um die Bürgerversicherung (die Idee, gesetzliche und private Krankenversicherung zu einer einheitlichen Pflichtversicherung zusammenzulegen) selten vorkommen.
Inhaltsverzeichnis
Private vs. gesetzliche Krankenversicherung: Das Doppelsystem vor 2006
Vor 2006 hatten die Niederlande ein System, das dem heutigen deutschen verblüffend ähnlich sah. Es gab eine gesetzliche Pflichtversicherung für alle, die unter einer bestimmten Einkommensgrenze lagen (etwa 33.000 Euro im Jahr 2005). Und eine private Krankenversicherung für den Rest.[2]
Rund 63 Prozent der Bevölkerung waren in der Pflichtversicherung. Etwa 24 Prozent privat versichert. Die privaten Anbieter konnten Risiken selektieren, Antragsteller ablehnen und Prämien nach Alter und Gesundheitszustand berechnen. Zwei-Klassen-Medizin, genau wie die Kritiker es heute in Deutschland beschreiben.[2]
Die historische Ironie: Dieses niederländische Doppelsystem wurde 1941 unter deutscher Besatzung eingeführt. Das sogenannte Ziekenfondsenbesluit (die niederländische Version des deutschen Krankenkassensystems) war nach deutschem Vorbild konstruiert.[2] Deutschland exportierte das Modell. Die Niederlande schafften es 65 Jahre später wieder ab. Deutschland diskutiert noch.
Die Parallelen sind frappierend:
| Merkmal | Niederlande (vor 2006) | Deutschland (heute) |
|---|---|---|
| Einkommensgrenze | ~33.000 € | 73.800 € (2025) |
| Anteil gesetzlich versichert | ~63 % | ~90 % (GKV) |
| Anteil privat versichert | ~24 % | ~10 % (PKV) |
| Risikoselektion durch Private | Ja | Ja |
| Zwei-Klassen-Versorgung | Vorhanden | Dokumentiert |
Was hat die Niederlande zum Handeln gebracht? Und warum hat es so lange gedauert?
Wie die Niederlande die private Krankenversicherung abgeschafft haben
19 Jahre Anlauf
Der Weg zur Reform begann 1986 mit der Dekker-Kommission, benannt nach dem damaligen Philips-Chef Wisse Dekker. Die Kommission empfahl eine einheitliche Pflichtversicherung mit reguliertem Wettbewerb.[3] Was folgte, waren fast zwei Jahrzehnte politischer Kämpfe. Der Simons-Plan scheiterte Anfang der 1990er an fehlenden Mehrheiten. In den späten 90ern war die Reform politisch tot. Eine Regierungskommission konstatierte, man könne die „Lehmschicht der etablierten Interessen“ nicht durchbrechen.
Der Durchbruch kam 2003 mit einem unerwarteten Reformer: Hans Hoogervorst, Gesundheitsminister der wirtschaftsliberalen VVD. Ein liberaler Politiker setzte die Einheitsversicherung durch, weil er erkannte, dass ein echter Markt nur mit gleichen Spielregeln für alle funktioniert.[3] Das Gesetz wurde im Dezember 2004 vom Unterhaus beschlossen, im Juni 2005 vom Oberhaus bestätigt und trat am 1. Januar 2006 in Kraft. 19 Jahre und 4 Monate nach der Dekker-Kommission.
Die Bevölkerung reagierte pragmatisch: 18 bis 19 Prozent wechselten zum Start ihren Versicherer (normal sind 3 bis 4 Prozent pro Jahr). Bis Ende 2006 waren 98,5 Prozent der Bevölkerung versichert.[3]
Was die Reform konkret änderte
Seit 2006 muss sich jeder Einwohner der Niederlande bei einem privaten Versicherer seiner Wahl versichern. Jeder Versicherer muss jeden Antragsteller annehmen. Die Prämie darf nicht nach Alter oder Gesundheitszustand variieren.[4]
Die Finanzierung läuft über drei Kanäle: Eine Kopfpauschale (im Schnitt rund 159 Euro pro Monat im Jahr 2025), ein einkommensabhängiger Beitrag (6,57 Prozent bis zu einem Einkommen von 75.860 Euro) und staatliche Finanzierung für Kinder unter 18.[4] Zum Vergleich: Der durchschnittliche GKV-Beitrag in Deutschland liegt bei 17,1 Prozent des Bruttolohns, aufgeteilt zwischen Arbeitnehmer und Arbeitgeber.
Dazu kommt ein jährlicher Selbstbehalt von 385 Euro (der sogenannte eigen risico). Hausarztbesuche sind davon ausgenommen. Geringverdiener erhalten einen staatlichen Zuschuss (zorgtoeslag) von bis zu 131 Euro pro Monat. Rund 4,48 Millionen Menschen, also fast ein Drittel der Erwachsenen, bekommen diesen Zuschuss.[4]
Die Bilanz: Hat die Niederlande das beste Gesundheitssystem der Welt?
| Indikator | Niederlande | Deutschland | Einordnung |
|---|---|---|---|
| Commonwealth Fund 2024 | Platz 2 | Platz 9 (von 10) | NL konstant Top 3 seit 2014 |
| Gesundheitsausgaben pro Kopf | 8.436 $ | 9.365 $ | DE gibt rund 11 % mehr aus |
| Anteil am BIP | 10,0 % | 12,3 % | 2,3 Prozentpunkte Differenz |
| 30-Tage-Herzinfarkt-Mortalität | 2,9 % | 7,9 % | OECD-Schnitt: 6,5 % |
| Vermeidbare Krankenhauseinweisungen | 364 / 100.000 | 810 / 100.000 | DE mehr als doppelt so viele |
| Krankenhausbetten pro 1.000 Ew. | 2,3 | 7,7 | DE hat 3,3× mehr Betten |
| Verwaltungskosten | 2,7 % | ~5 % (GKV) | NL von 4 %/10,9 % auf 2,7 % gesenkt |
Quellen: OECD Health at a Glance 2025, Commonwealth Fund Mirror Mirror 2024.[1][5]
Die Kernbotschaft: Deutschland gibt pro Kopf 9.365 Dollar aus, die Niederlande 8.436 Dollar. Fast 930 Dollar weniger pro Person, bei besseren Ergebnissen. Die Niederlande haben 3,3-mal weniger Krankenhausbetten. Die 30-Tage-Sterblichkeit nach Herzinfarkt ist in Deutschland fast dreimal so hoch. Bei den vermeidbaren Krankenhauseinweisungen (also Fällen, in denen eine gute ambulante Behandlung den Klinikaufenthalt verhindert hätte) liegt Deutschland bei mehr als dem Doppelten.
Aber Vorsicht vor voreiligen Schlüssen. Die Reform von 2006 ist nicht allein verantwortlich für alle Unterschiede. Das niederländische System hatte auch vor der Reform Stärken, etwa das konsequente Hausarzt-Gatekeeping (die Pflicht, zuerst den Hausarzt aufzusuchen, bevor man zum Facharzt geht). Was die Reform nachweislich verbessert hat: Die Verwaltungskosten sanken von 4 Prozent bei den Pflichtversicherungen und 10,9 Prozent bei den Privaten auf einheitliche 2,7 Prozent.[6]
Reform des Gesundheitswesens: Warum der „Marktwettbewerb" ein Mythos ist
2005 gab es 58 Versicherer in den Niederlanden. Heute sind es 10 Konzerne. Die vier größten kontrollieren 84,8 Prozent des Marktes.[7] Kein einziger neuer Anbieter ist seit 2006 hinzugekommen. Von 59 verfügbaren Basistarifen waren 2018 laut der niederländischen Gesundheitsaufsicht NZa 45 nahezu identisch. Das ist kein dynamischer Markt. Das ist ein Oligopol.
Das Herzstück der Wettbewerbsidee war das sogenannte selektive Kontrahieren: Versicherer sollten gezielt die besten und günstigsten Krankenhäuser und Ärzte unter Vertrag nehmen und so Qualität belohnen. In der Realität nehmen fast alle Versicherer fast alle Krankenhäuser unter Vertrag.[6] Die Gesundheitsökonomen Hans Maarse und Patrick Jeurissen formulierten es 2023 in einer vielbeachteten Analyse so: „Die hohen Erwartungen an die Marktreform haben sich nicht erfüllt.“[6]
Was die Kosten tatsächlich gebremst hat, war keine Marktdynamik. Es waren die sogenannten Hoofdlijnakkoorden (Rahmenvereinbarungen), die die Regierung 2012 einführte: staatlich moderierte Budgetverhandlungen zwischen Versicherern und Leistungserbringern.[6] Also genau das Gegenteil von Marktwettbewerb. Korporatistische Steuerung, eingebettet in eine Wettbewerbsstruktur.
Die Niederlande haben ein Wettbewerbssystem gebaut. Dann haben sie es mit Regulierung zum Funktionieren gebracht.
Das Vertrauen der Leistungserbringer in die Versicherer ist entsprechend gering: Nur 6 Prozent der Hausärzte, 5 Prozent der Fachärzte und 2 Prozent der Apotheker gaben 2016 an, den Krankenversicherern zu vertrauen.[6] 2015 veröffentlichten niederländische Ärzte ein Manifest mit dem Titel „Notwendigkeit einer Kurskorrektur“, in dem sie gegen zunehmende Einmischung der Versicherer, „Produktdenken“ und Bürokratie protestierten.
Die Schattenseiten: Was in den Niederlanden schiefläuft
Selbstbehalt als Zugangsbarriere
Der eigen risico (der jährliche Selbstbehalt von 385 Euro) ist politisch das toxischste Thema im niederländischen Gesundheitssystem. 2022 hat jeder fünfte Versicherte eine Behandlung vermieden oder verschoben, weil er die Kosten fürchtete.[8] 385 Euro klingen nach wenig. Für eine alleinerziehende Mutter oder einen Rentner mit kleiner Pension sind sie eine Barriere.
Politisch ist der Selbstbehalt ein Dauerbrenner. Die Vorgängerregierung plante eine Halbierung auf 165 Euro. Das scheiterte, als der Staatsrat warnte, die Prämien würden dafür um rund 199 Euro pro Person steigen, was den Effekt für Geringverdiener zunichtemachen würde. Die aktuelle Regierung geht den umgekehrten Weg: Der Selbstbehalt soll 2027 auf 460 Euro steigen. Das niederländische Planungsbüro CPB rechnet mit 520 Euro bis 2030.[8]
Psychische Versorgungskrise
101.134 Menschen standen im Oktober 2025 auf Wartelisten für die GGZ (Geestelijke Gezondheidszorg, psychische Gesundheitsversorgung). 64 Prozent davon warteten länger als die gesetzliche Höchstfrist von 14 Wochen. Die durchschnittliche Wartezeit lag bei 24 Wochen, drei Wochen mehr als im Vorjahr. Bei Persönlichkeitsstörungen: 32 Wochen.[8]
Die Ursache ist strukturell: Krankenversicherer deckeln die Budgets für psychische Versorgung. Rund 300 Millionen Euro pro Jahr werden aus dem GGZ-Budget nicht abgerufen, obwohl die Wartelisten wachsen.[8] Eine Stiftung (Stichting Recht op GGZ) hat deshalb eine Menschenrechtsklage gegen den Staat eingereicht. Forschung der Vrije Universiteit Amsterdam zeigt: Jeder zusätzliche Monat auf der Warteliste senkt die Beschäftigungswahrscheinlichkeit um 2 Prozentpunkte. Die volkswirtschaftlichen Kosten liegen bei über 300 Millionen Euro pro Jahr.
Hausarzt-Krise und Kapazitätsgrenzen
60 Prozent der Hausarztpraxen nahmen 2024 keine neuen Patienten mehr an. Zwischen 45.000 und 194.000 Menschen hatten keinen Hausarzt. Weitere 732.000 wollten ihren Hausarzt wechseln, konnten es aber nicht.[8] In einem System, das auf dem Hausarzt als erstem Ansprechpartner aufgebaut ist, untergräbt das die gesamte Versorgungslogik.
Die niedrige Bettenzahl (2,3 pro 1.000 Einwohner) wurde während der COVID-Pandemie zum Engpass. Patienten mussten nach Deutschland verlegt werden. Im Februar 2025 lag die Intensivkapazität bei rund 850 Betten, unter dem Vor-Pandemie-Niveau.[8] 56 Prozent der Hausärzte planen, innerhalb von 20 Jahren aus dem Beruf auszuscheiden. Die Personalknappheit bedroht das Fundament des Systems.
PKV abschaffen: Was Deutschland daraus lernen kann und was nicht
Was übertragbar wäre
Drei Elemente des niederländischen Systems wären für Deutschland relevant.
Erstens: Der Risikostrukturausgleich. Das niederländische System nutzt rund 200 Risikoklassen, um die Gelder zwischen den Versicherern zu verteilen. Deutschlands Morbi-RSA (der Mechanismus, der Geld zwischen den Krankenkassen nach Krankheitslast der Versicherten umverteilt) arbeitet mit etwa 80 Krankheitsgruppen und deckt nur die GKV ab, nicht die PKV.[2] Ein verfeinerter Risikoausgleich würde den Wettbewerb zwischen den Krankenkassen fairer machen und Anreize zur Risikoselektion reduzieren.
Zweitens: Die Verwaltungsvereinfachung. Die Zusammenführung von gesetzlicher und privater Versicherung senkte die Verwaltungskosten in den Niederlanden auf 2,7 Prozent. In Deutschland liegen sie bei der GKV bei rund 5 Prozent, bei der PKV deutlich höher.[6] Allein die Angleichung auf niederländisches Niveau würde Milliarden einsparen.
Drittens: Das Hausarzt-Gatekeeping. In den Niederlanden ist der Hausarzt der erste Ansprechpartner für alle nicht-akuten Beschwerden. Eine Überweisung ist Pflicht, bevor man zum Facharzt geht. Das Ergebnis: 364 vermeidbare Krankenhauseinweisungen pro 100.000 Einwohner gegenüber 810 in Deutschland.[5] Weniger unnötige Klinikaufenthalte bedeuten niedrigere Kosten und bessere Ergebnisse für Patienten. Dass dieses Gatekeeping aber nur trägt, wenn die Hausarztkapazität mitwächst, zeigt der Gegenfall Kanada: Dort steuert dieselbe Lotsenfunktion ohne ausreichende Primärversorgung direkt in die Warteschlange.
Warum eine 1:1-Kopie unmöglich ist
Der Gesundheitsökonom Stefan Greß von der Hochschule Fulda, einer der profiliertesten deutschen Kenner des niederländischen Systems, bringt es auf den Punkt: Das niederländische Modell ist kein direktes Vorbild für Deutschland, aber es kann die Bürgerversicherung auch „nicht diskreditieren“.[9]
Vier strukturelle Unterschiede machen eine direkte Übertragung unrealistisch.
Föderalismus: Die Niederlande sind ein Zentralstaat mit rund 18,1 Millionen Einwohnern. Deutschland hat 16 Bundesländer mit eigener Gesundheitshoheit, die jeweils über Krankenhausplanung und öffentlichen Gesundheitsdienst mitentscheiden. Eine zentrale Reform wie in Den Haag wäre in Berlin ohne Zustimmung des Bundesrats nicht umsetzbar.[9]
Die Kassenärztlichen Vereinigungen (KVen): In den Niederlanden verhandeln Versicherer direkt mit Ärzten und Krankenhäusern. In Deutschland stehen die KVen (die regionalen Standesvertretungen der niedergelassenen Ärzte) als mächtige Mittler dazwischen. Sie organisieren die ambulante Versorgung und verteilen die Budgets. Ein niederländisches Äquivalent gibt es nicht.[9]
Verfassungsrecht: Das Grundgesetz schützt die Berufsfreiheit (Art. 12 GG), was das Recht privater Versicherer zu existieren einschließt. Dazu kommt der Eigentumsschutz der sogenannten Alterungsrückstellungen. Das sind die Rücklagen, die PKV-Versicherte über Jahrzehnte angespart haben, um die steigenden Kosten im Alter zu finanzieren. Ihr Gesamtvolumen: über 300 Milliarden Euro, umgerechnet rund 34.000 Euro pro PKV-Versichertem.[9] Eine Abschaffung der PKV würde massive Entschädigungsfragen aufwerfen.
Politischer Widerstand: Der PKV-Verband vertritt 8,7 Millionen Vollversicherte. Anders als in den Niederlanden, wo die privaten Versicherer in das neue System integriert wurden, hätte eine deutsche Reform einen organisierten Gegner mit erheblichen Ressourcen.
Die eigentliche Frage
Die größten Erfolge der niederländischen Reform (Gatekeeping, Verwaltungseffizienz, verfeinerter Risikoausgleich) erfordern keinen vollständigen Systemwechsel. Deutschland könnte diese Elemente übernehmen, ohne das Doppelsystem aus GKV und PKV abzuschaffen.
Aber der Status quo hat eine Haltbarkeitsfrist. Die GKV-Beitragssätze könnten laut IGES-Schätzungen bis 2035 auf über 20 Prozent steigen.[10] Eine Expertenkommission soll bis 2027 Vorschläge für eine Reform der GKV-Finanzierung vorlegen. Die Frage ist nicht mehr, ob sich etwas ändern muss. Sondern wann, und wie viel.
Mehr Systemvergleiche wie diesen?
Einmal im Monat eine Datenanalyse zum deutschen Gesundheitssystem, die du woanders nicht findest. Kostenlos, jederzeit kündbar, keine Werbung.
DSGVO-konform, gehostet in Deutschland. Keine Tracking-Pixel.
Häufig gestellte Fragen
Wie funktioniert die Krankenversicherung in den Niederlanden?
Seit 2006 gibt es nur noch eine Pflichtversicherung bei privaten Anbietern. Jeder Einwohner muss sich versichern, jeder Anbieter muss jeden annehmen. Die Finanzierung ist hybrid: Rund 159 Euro pro Monat als Kopfpauschale plus 6,57 Prozent vom Einkommen bis 75.860 Euro. Geringverdiener erhalten einen staatlichen Zuschuss.[4]
Haben die Niederlande die private Krankenversicherung abgeschafft?
Ja, aber nicht im Sinne einer Verstaatlichung. Die Trennung zwischen privater und gesetzlicher Versicherung wurde aufgehoben. Alle Versicherer sind jetzt formal privat, aber unter strenger staatlicher Regulierung: Annahmepflicht, Einheitsprämie, umfassender Risikoausgleich. Das System verbindet private Durchführung mit öffentlicher Regulierung.[3]
Hat die Niederlande das beste Gesundheitssystem der Welt?
Im Commonwealth Fund Ranking 2024: Platz 2 von 10 Industrieländern. Bei Ausgabeneffizienz und Versorgungsqualität schneidet das System stark ab. Aber es hat schwere Probleme bei der psychischen Versorgung (über 100.000 Menschen auf Wartelisten), beim Hausarztmangel (60 Prozent der Praxen nehmen keine neuen Patienten an) und beim Selbstbehalt als Zugangsbarriere.[1][8]
Was kostet die Krankenversicherung in Holland?
Rund 159 Euro pro Monat Kopfpauschale plus 6,57 Prozent vom Einkommen (bis 75.860 Euro). Dazu kommt ein Selbstbehalt von 385 Euro pro Jahr, der ab 2027 auf 460 Euro steigen soll. Geringverdiener erhalten Zuschüsse von bis zu 131 Euro pro Monat. Kinder sind kostenfrei mitversichert.[4]
Warum hat Deutschland die PKV nicht längst abgeschafft?
Verfassungsrechtliche Hürden (Berufsfreiheit nach Art. 12 GG, Eigentumsschutz der Alterungsrückstellungen von über 300 Milliarden Euro), Föderalismus mit 16 Bundesländern, die mächtige Stellung der Kassenärztlichen Vereinigungen und der politische Widerstand einer etablierten PKV-Branche mit 8,7 Millionen Vollversicherten. Die Niederlande hatten als Zentralstaat mit einer deutlich kleineren privaten Versicherungsbranche strukturell bessere Voraussetzungen.[9]
Was ist der eigen risico?
Der niederländische Selbstbehalt, aktuell 385 Euro pro Jahr. Jeder Versicherte zahlt diese Summe aus eigener Tasche, bevor die Versicherung Kosten übernimmt. Ausgenommen sind Hausarztbesuche, Geburtshilfe und Kinderzahnmedizin. Ab 2027 soll er auf 460 Euro steigen, bis 2030 möglicherweise auf 520 Euro.[8]
Ist das niederländische Modell eine Reform, die Deutschland übernehmen könnte?
Eine 1:1-Kopie ist unrealistisch. Aber Einzelelemente wären übertragbar: ein verfeinerter Risikostrukturausgleich mit mehr Krankheitsklassen, konsequentes Hausarzt-Gatekeeping und Verwaltungsvereinfachung durch Systemangleichung. Das Bemerkenswerte: Die größten niederländischen Erfolge kamen nicht vom Wettbewerb, sondern von der Regulierung. Deutschland könnte ähnliche Ergebnisse auch ohne den vollständigen niederländischen Weg erreichen.[6][9]
-
Commonwealth Fund — Mirror, Mirror 2024: A Portrait of the Failing U.S. Health System.
→ Zum Originaldokument -
Eigene Zusammenstellung — auf Basis von: Maarse, H. & Jeurissen, P. (2023), OECD Health System Reviews Netherlands, CBS (Centraal Bureau voor de Statistiek).
Historische Daten zum niederländischen Doppelsystem vor 2006 und Vergleichstabelle NL/DE. -
Kroneman, M. et al. — The Netherlands: Health System Review. Health Systems in Transition, 2016.
Reform-Chronologie, Dekker-Kommission bis Zorgverzekeringswet 2006. -
Zorginstituut Nederland / Rijksoverheid — Basiszorgverzekering 2025: Premie, eigen risico en zorgtoeslag.
Aktuelle Beitragssätze, Selbstbehalt, Zorgtoeslag-Daten 2025. -
OECD — Health at a Glance 2025: OECD Indicators.
→ Zum Originaldokument -
Maarse, H. & Jeurissen, P. — The Policy and Politics of the 2006 Health Insurance Reform in the Netherlands. Health Economics, Policy and Law, 2023.
Marktkonsolidierung, Verwaltungskosten, Hoofdlijnakkoorden, Vertrauen der Leistungserbringer. -
NZa (Nederlandse Zorgautoriteit) / Vektis — Monitor Zorgverzekeringen 2025.
Marktanteile, Versichererzahl, Herfindahl-Hirschman-Index, Wechselquoten. -
Diverse niederländische Quellen — CPB (Centraal Planbureau): Eigen-risico-Projektionen; NZa: GGZ-Wartelisten Oktober 2025; Algemene Rekenkamer: Huisartsenstudie April 2025; RIVM: ICU-Kapazitätsdaten.
Daten zu Schattenseiten: Selbstbehalt, psychische Versorgung, Hausarzt-Krise, Kapazitätsgrenzen. -
Greß, S. — Sackgasse oder Königsweg? Das niederländische Gesundheitssystem als Vorbild für Deutschland. Hochschule Fulda, 2019.
Strukturelle Übertragbarkeitsprüfung NL → DE, verfassungsrechtliche Hürden. -
IGES Institut — GKV-Beitragssatzprojektion 2035. Im Auftrag des DAV.
Prognose: Beitragssatz 19–21 % bis 2035 ohne strukturelle Reformen.